
Verwijzing gastroscopie bij (functionele) maagklachten/dyspepsie
Aanleiding
Veel overdiagnostiek (door bijv behoefte aan zekerheid voor patiënt), onderzoek vaak niet nuttig (oorzaak wordt niet gevonden) en belastend voor patiënt
Doel
Verminderen van niet-gepaste gastroscopieën bij dyspepsie (onderdeel van ZEGG programma: Dol-R1-001 en ZZ-MAA-001)
Richtlijn
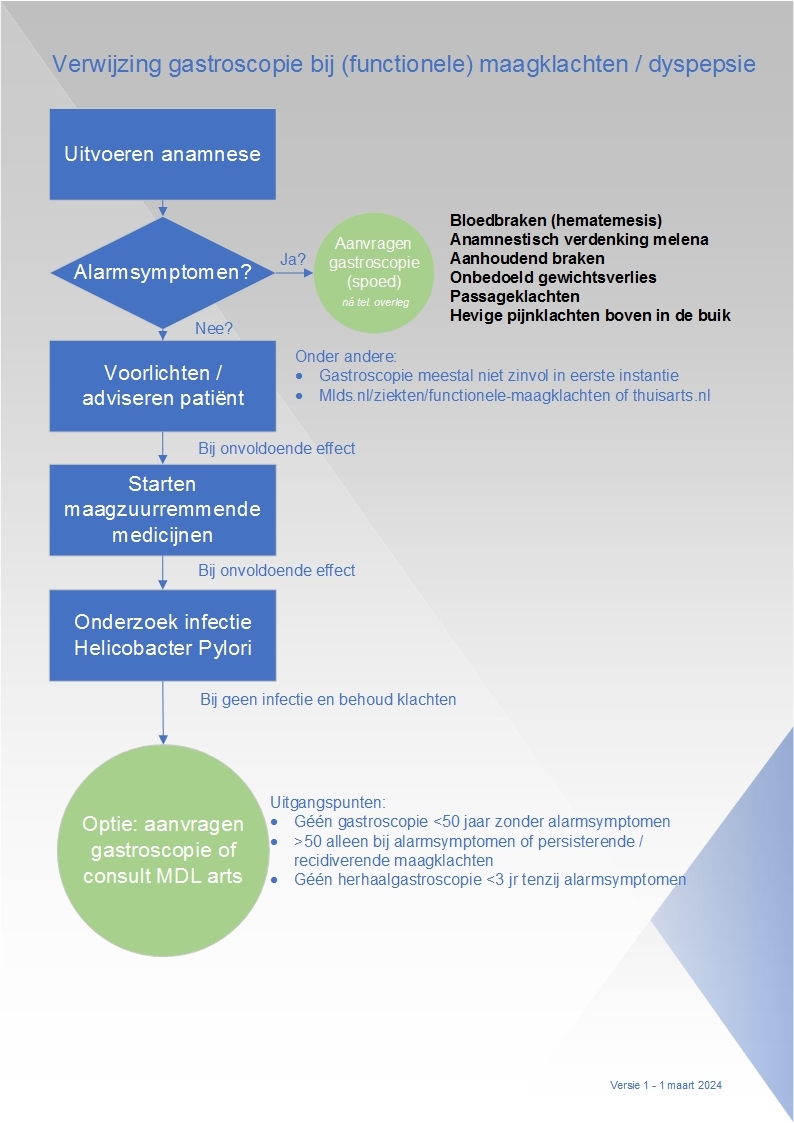
- Patiënt meldt zich met maagklachten.
- Huisarts voert anamnese uit conform NHG standaard maagklachten
- Ga na of een van onderstaande alarmsymptomen gelden:
- Bloedbraken (hematemesis)
- Aanhoudend braken
- Onbedoeld gewichtsverlies.
- Anamnestisch verdenking melena, dan graag ook tevoren Hb controle.
- Passageklachten.
- Hevige pijnklachten boven in de buik
- Bij alarmsymptomen: patiënt met spoed verwijzen naar MDL arts SKB (na telefonische overleg).
- Bij geen alarmsymptomen: patiënt eerst voorlichting en adviezen geven onder andere over hoe zij hiermee om kunnen gaan:
- Ernst: functionele maagklachten zijn medisch gezien niet ernstig en komen veel voor
- Nut en noodzaak gastroscopie[1]: meestal niet zinvol om een gastroscopie te ondergaan in eerste instantie (bij gebrek aan alarmsymptomen).
- Behandeling: eerst pogen om functionele maagklachten te behandelen (zie onderstaande link). Bij twijfels en/of alarmsymptomen evt (voorafgegaan) door een gastroscopie.
- Tips hoe ze hier zelf mee om kunnen gaan
- Stoppen met roken
- afvallen
- veranderen van voeding
- aanpassen van houding
- aandacht aan psychosociale factoren (bijv stress)
! Verwijs patiënt naar https://www.mlds.nl/ziekten/functionele-maagklachten/ of thuisarts.nl
- Als de adviezen niet genoeg effect hebben:
- Start behandeling met maagzuurremmende medicijnen conform NHG standaard (step up methode[2])
- Als maagzuurremmers niet helpen:
- Start onderzoek naar mogelijke infectie met de Helicobacter Pylori conform NHG standaard
- Als er geen infectie is of als patiënt na behandeling hiervan toch klachten houdt patiënt kan patiënt worden doorverwezen voor gastroscopie[3] danwel vooraf gegaan door een poli afspraak bij MDL arts. Hierdoor kan een mogelijke gastroscopie voorkomen worden. Inclusiecriteria:
- Vraag geen gastroscopie aan bij patiënten <= 50 jaar die géén alarmsymptomen vertonen
- Bij patiënten >50: vraag gastroscopie aan bij alarmsymptomen of persisterende of recidiverende maagklachten (relatieve indicatie conform NHG)
- Verricht ook géén herhaal-gastroscopieën (<3 jaar) bij patiënten met (functionele) dyspepsie, tenzij zij (nieuwe) alarmsymptomen hebben
- MDL arts bepaalt urgentie en beoordeelt of een directe gastroscopie geïndiceerd is, of dat eerst een poliklinisch consult plaats moet vinden. Aanvragen welke door de MDL-arts als niet urgent zijn beoordeeld hebben een langere wachttijd dan vermeld in ZorgDomein
- Voorbereiding gastroscopie
- Zuurremmers hoeven niet gestopt te worden voor een gastroscopie
- Antistolling hoeft niet te worden gestaakt
- Indien er eerder een gastroscopie elders is verricht: scopie-bevindingen inclusief PA graag opnemen in verwijsbrief
- Uitslag gastroscopie
- De uitslag wordt aan patiënt medegedeeld, patiënt komt met behandeladvies terug bij de huisarts of indien geïndiceerd poliklinische follow-up bij de MDL-arts
- Indien onduidelijke indicatie of contra-indicaties voor scopie: MDL-arts neemt contact op met de huisarts, of patiënt wordt opgeroepen voor poliklinisch consult
[1] Met een gastroscopie kunnen aandoeningen als een maagslijmvliesontsteking, besmetting met de Helicobacter pylori bacterie of een maagzweer uitgesloten worden. Ook kan bij dit onderzoek een beschadiging van de slokdarm aangetoond of uitgesloten worden.
[2] De patiënt begint met een milde maagzuurremmer. Als dit niet helpt, wordt een sterkere maagzuurremmer gegeven (step-up methode). Patiënten krijgen eerst een antacidum, vervolgens een H2-antagonist en tot slot een protonpompremmer (PPI). Dit zijn
steeds sterkere maagzuurremmers.
[3] De huisarts kan deze gastroscopie in eigen beheer aanvragen, een zogenaamde open access gastroscopie, of hij kan doorverwijzen
naar de maag-darm-lever (MDL-)arts of internist. Ook bij deze artsen bestaat de behandeling uit leefstijl- en voedingsadviezen en behandelingen met medicijnen. Patiënten met ernstige refluxklachten die niet overgaan met PPI’s, kunnen worden verwezen naar de chirurg voor een anti-refluxoperatie.
Stroomschema
Document eigenschappen
Eigenaar: S. Popal (MDL arts)
Mede beoordeeld door: vakgroep MDL, vakgroep interne geneeskunde, Emma van Walsem, Sanne Melman
Vaststellingsdatum: 9 april 2024
Herzieningsdatum: April 2025